A prevalência da gravidez ectópica é difícil de estimar, mas deve rondar 1-2% a nível mundial, informa Hermínia Afonso, ginecologista da Clínica Médica do Porto.
Segundo a ginecologista, a incidência aumenta com a idade, porque as mulheres mais velhas apresentam mais frequentemente os fatores de ricos (enumerados à frente).
Hermínia Afonso acrescenta ainda que a prevalência desta doença tem vindo a aumentar nos últimos 40 anos em países como os EUA, Reino Unido e Noruega, em cerca de 5 para 10-18 casos por 1000 gestações. Noutros países tem-se mantido relativamente estável ao longo dos anos.
“Esta evolução pode relacionar-se com um aumento real do número de casos, fruto da maior prevalência de alguns fatores de risco, idade materna cada vez mais avançada e do recurso a técnicas de Procriação Medicamente Assistidas (PMA)”, conclui.
Joana Mesquita Guimarães, ginecologista da Clínica Procriar no Porto, defende que “a gravidez ectópica é de todos os tempos, nada mudou nos últimos anos, a medicação é sempre igual, a cirurgia é sempre igual”. Seja como for, a médica admite que o diagnóstico é cada vez mais precoce, por causa do avanço das técnicas, possibilitando assim mais tratamentos médicos.
Concordando que a gravidez ectópica é mais comum nos países desenvolvidos, por causa das já referidas técnicas de PMA, lembra que os países subdesenvolvidos também têm taxas mais elevadas. “Nestes países há menos condições e mais riscos de doenças sexualmente transmissíveis. E claro que o risco de morte por gravidez ectópica é muito maior”, sublinha.
Certo é que a gravidez ectópica é a principal causa de óbito materno no primeiro trimestre, com uma taxa de mortalidade de 1.8/1000, devido à rotura da gravidez com posterior hemorragia e choque hipovolémico.
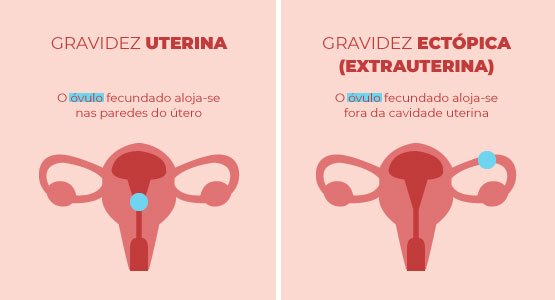
O que é a gravidez ectópica?
“É uma gravidez em que a implantação do embrião acontece fora do útero, ou seja, fora da cavidade endometrial”, esclarece Joana Mesquita Guimarães. E acrescenta que a maior parte das vezes acontece nas trompas de falópio (gravidez tubária). Neste caso, a mais comum é na zona ampular da trompa.
“Outros locais menos frequentes são no colo do útero, no corno do útero, na região ístmica, numa zona de cicatriz, como a cesariana, ou fora do útero, no ovário”, exemplifica.
Tipos de gravidez ectópica
Pelo que foi dito no ponto anterior, dá para antever a existência de mais que um tipo de gravidez ectópica. Segundo Hermínia Afonso, são:
• Gravidez tubária (responsável por 97% dos casos, classificada de acordo com o local da trompa afetado: intersticial, ístmica, ampular e fímbrica)
• Gravidez não tubária: ovárica, abdominal ou cervical.
A ginecologista não fecha este capítulo sem antes alertar que a gravidade das complicações e do futuro reprodutivo depende do local de implantação do embrião, sendo pior nas gravidezes ectópicas não tubárias.
Mais, como nas ováricas as mulheres sangram muito, Joana Mesquita Guimarães aponta esta gravidez como a mais perigosa.
Fatores de risco
Segundo a ginecologista da Clínica Procriar, qualquer situação que cause uma distorção da trompa aumenta o risco de uma gravidez ectópica. E as razões que causam essa distorção são:
• Anomalias uterinas;
• Obstruções tubares, muitas vezes causadas por infeções;
• Doenças inflamatórias pélvicas (DIP);
• Cirurgias pélvicas prévias, como uma apendicite aguda complicada;
• Uso de dispositivos intrauterinos (DIU). Isto, porque o DIU, muitas vezes, acaba por impedir que o embrião se implante no útero, acabando por ficar na trompa;
• As técnicas da procriação medicamente assistidas (PMA).
• A multiparidade (ter tido muitos partos);
• O tabaco;
• Uso de contracetivos à base de progesterona;
• Gravidez ectópica anterior;
• Endometriose;
• Abortos espontâneos prévios;
• Idade ≥ 40anos;
• Infeções sexualmente transmissíveis como doença inflamatória pélvica e infeção por chlamydia trachomatis;
• Número de parceiros sexuais.
Hermínia Afonso alerta para o facto de não serem identificados fatores de risco em cerca de 50% das mulheres com gravidez ectópica.
Sintomas da gravidez ectópica
Segundo as ginecologistas entrevistadas, deve sempre suspeitar-se de uma gravidez ectópica quando há a seguinte “tríade clássica”:
• Falta de menstruação (menorreia);
• Dores Pélvicas;
• Hemorragia (sangue escuro ou acastanhado).
“Para além do local onde acontece a gravidez ectópica, também a altura em que esta é diagnosticada tem influência na gravidade da mesma”, alerta Joana Mesquita Guimarães. “Não é a gravidez ectópica que é grave. É a sua rotura que torna a situação potencialmente fatal”, continua.
E explica: “se esta gravidez for diagnosticada antes de romper, está tudo bem. O pior é que se a gravidez cresce numa trompa e acontecer o rompimento da estrutura tubar, as mulheres começam a sangrar por dentro e desmaiam. Entram em choque hemorrágico e podem morrer de forma súbita. Podem estar bem e de repente tombarem para o lado”.
Estas situações ainda acontecem, mas muito pouco. Seja como for, Hermínia Afonso alerta que cerca de um sexto dos casos apresentam-se sob a forma de emergência cirúrgica com rotura, hemoperitoneu e choque hipovolémico.
Como é feito o diagnóstico?
Segundo as ginecologistas, o diagnóstico deve ser realizado com base na avaliação clínica, laboratorial e ecográfica.
A partir do momento em que há a suspeita clínica, o primeiro a fazer é o diagnóstico do doseamento de gonadotropina coriónica humana (β-HCG) – a hormona da gravidez.
“Numa gravidez muito precoce (normal), esta hormona duplica de dois em dois dias. Já numa gravidez ectópica isso não acontece. Só isso já é indicador de que se pode estar perante uma gestação deste tipo”, explica Joana Mesquita Guimarães.
Acrescenta ainda que a ecografia pélvica é outra forma de constatar a presença de uma gravidez ectópica, sendo fundamental para perceber a sua localização.
Em alguns casos poderá recorrer-se ainda à laparoscopia diagnóstica (menos invasiva) e/ou terapêutica, acrescenta Hermínia Afonso.
A médica da Procriar considera também importante lembrar que, como a medicina está mais avançada, cada vez se fazem ecografias mais precocemente. “Assim, não há relatos de mortes, mas sim de cirurgias emergentes por gravidezes ectópicas”.
Qual o tratamento?
“Depende do estádio da gravidez e da clínica”, responde Joana Mesquita Guimarães.
“Se a gravidez ectópica for diagnosticada numa fase muito inicial, até à quinta semana de gestação, pode ser tratada com medicamentos. Mais especificamente com metrotexato (igual ao que se usa no tratamento de doenças oncológicas). Este serve para ‘matar’ o tecido da gravidez”, continua.
Depois, a mulher acaba por expelir o produto de conceção para a cavidade pélvica (aborto tubar), o que, segundo a médica, trata-se de algo muito pequeno que é depois absorvido pelo organismo.
A partir das seis semanas, é obrigatório o tratamento cirúrgico, porque o coração do bebé já está a bater, ou seja, já existe “um embrião vivo”. Resumindo, “nós só usamos o metrotexato, que dá origem à tal reabsorção pelo corpo, quando temos uma gravidez muito inicial”, esclarece Joana.
No caso de se recorrer a cirurgia, a especialista diz que esta pode ser laparoscópica ou laparotómica. “A primeira é com furinhos, menos invasiva. Já a laparotómica é de barriga aberta. A decisão de fazer uma ou outra depende do estado clínico da doente”, explica.
Por exemplo: ”se a paciente está com uma hemorragia enorme, está numa situação de emergência. Se está hemodinamicamente instável, ou seja, se sangrou muito, se está com tensões baixas e taquicárdica, aí temos que abrir, sendo feita uma cirurgia laparotómica”.
Por outro lado, se a doente está estável, isto é, se não rompeu a gravidez e está hemodinamicamente estável (deixa de sangrar), podemos fazer uma cirurgia laparoscópica (muito menos invasiva e que não deixa grandes cicatrizes).
Quanto ao tratamento em si, Joana Mesquita Guimarães defende que se a mulher tem uma trompa muito distorcida, o ideal será tirá-la (salpingectomia), “porque se aquela trompa tinha alguma doença, se estava obstruída, tentar salvá-la aumenta o risco de a mulher voltar a ter uma gravidez ectópica no mesmo sítio”, justifica.
Lembre-se que um dos fatores de risco é precisamente uma gravidez ectópica prévia. Neste caso, a ginecologista diz que há duas opções: ou abrimos a trompa, tiramos a gravidez, suturamos a trompa e deixamo-la lá ficar (salpingostomia) ou cortamos a trompa fora.
“A minha opinião particular é que devemos tirar a trompa”, afirma. “Claro que ao tirarmos a trompa, a paciente nunca mais consegue engravidar desse lado. Mas se a pouparmos, aumenta a probabilidade de voltar a ter uma gravidez a ectópica, porque a causa persiste”.
O pior é que a mulher passa obrigatoriamente por uma cirurgia, o que agrava ainda mais a possibilidade de vir a ter outra gestação igual. “Como já disse, uma das causas para esta patologia é a cirurgia pélvica. Portanto, a mulher fica com um risco enorme de ter outra ectópica. Eu acho que não compensa”.
Voltar a engravidar. Quando?
“Não existem dados para estabelecer um intervalo ótimo de conceção após tratamentos cirúrgicos de gravidez ectópica”, anuncia Hermínia Afonso. E adverte que este intervalo depende do tipo de gravidez ectópica e da cirurgia realizada.
Seja como for, a ginecologista avisa que “após tratamentos com metrotexato não está recomendado engravidar nos três meses seguintes, até valores de β-hCG indetetáveis, devido à potencial ação teratogénica (capaz de produzir dano ao embrião ou feto durante a gravidez)”.
Fontes: Todabiologia.com; The American College of Obstetricians and Gynecologists; Expectant management; SaudeCuf.pt; Unidade de Cirurgia Ginecológica Minimamente Invasiva; Surgical treatment; Epidemiology, risk factors, and anatomic sites; Choosing a treatment.
Alguma vez se questionou se deve ou não ter sexo durante a gravidez? Especialistas respondem à questão.